Hưởng ứng ngày Thalassemia thế giới 08/5/ 2023
I- Thông tin tổng quan về bệnh Thalassemia.
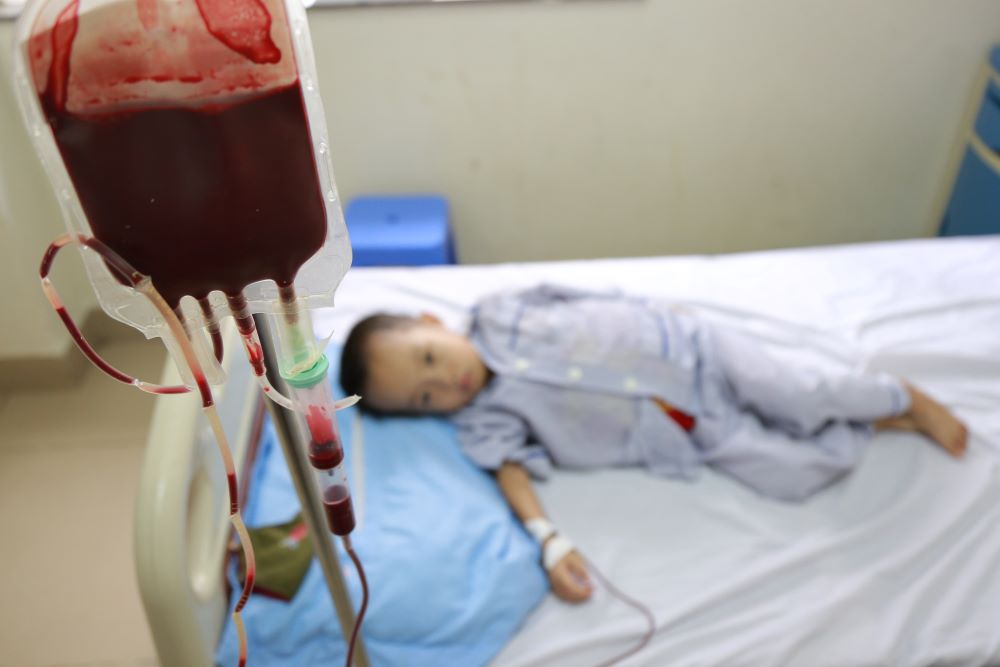
Thalassemia (còn gọi là Bệnh tan máu bẩm sinh) được thế giới phát hiện và nghiên cứu từ năm 1925. Tại Việt Nam, bệnh được các nhà khoa học nghiên cứu vào năm 1960. Bệnh có tỉ lệ gặp phải cao trong các bệnh bẩm sinh. Với những biểu hiện chính là thiếu máu và thừa sắt, bệnh nhân thalassemia cần phải được truyền máu và dùng thuốc thải sắt suốt đời. Chỉ với hai biện pháp này thôi, ước tính chi phí điều trị cho một bệnh nhân thalassemia thể nặng đến 30 tuổi lên đến vài tỷ đồng. Người mắc bệnh tan máu bẩm sinh sẽ bị giảm khả năng lao động và sinh hoạt gây nên những gánh nặng cho gia đình và cộng đồng.
Việt Nam có khoảng 13 triệu người, tương đương 13% dân số mang gen bệnh Thalassemia. Trong đó tỷ lệ người dân tộc ít người chiếm tỷ lệ khá cao, từ 20% – 40%, mà một trong những nguyên nhân chính là do kết hôn cận huyết thống. Mỗi năm có khoảng hơn 10.000 trẻ sinh ra bị bệnh Thalassemia, trong đó có khoảng hơn 2.000 trẻ bị bệnh nặng.
Việt Nam đã có nỗ lực lớn song việc điều trị mới chỉ giúp cải thiện tốt cuộc sống của người bệnh chứ không thể chữa khỏi bệnh. Chất lượng sống của các bệnh nhân bị bệnh Thalassemia rất thấp, số tử vong lớn. Qua báo cáo thống kê từ năm 2001 đến nay, có khoảng 20% bệnh nhân chết ở lứa tuổi 6 – 7, nhiều em tử vong ở lứa tuổi 16 – 17, hầu hết các bệnh nhân mắc bệnh nặng không có cơ hội xây dựng gia đình. Hiện nay, số lượng bệnh nhân Thalassemia đã làm các bệnh viện quá tải, tạo áp lực nặng nề lên ngân hàng máu cũng như những chi phí về xã hội.
- Các biểu hiện của bệnh Thalassemia.
- Mức độ nặng:
Biểu hiện thiếu máu nặng, có thể từ ngay sau khi ra đời, thường biểu hiện rõ ràng nhất khi trẻ được 4 – 6 tháng tuổi và ngày càng nặng hơn. Những biểu hiện thường gặp: – Trẻ xanh xao; Da và củng mạc mắt vàng; Thường chậm phát triển thể chất; Có thể bị sốt, tiêu chảy hay các rối loạn tiêu hóa khác; Trẻ lớn có biểu hiện của biến chứng do tăng sinh hồng cầu và do ứ đọng sắt quá nhiều trong cơ thể như: Biến dạng xương: hộp sọ to, bướu trán, bướu đỉnh, hai gò má cao, mũi tẹt, răng cửa hàm trên vẩu, loãng xương làm trẻ rất dễ bị gãy xương; Da sạm xỉn, củng mạc mắt vàng; Sỏi mật; Dậy thì muộn: nữ đến 15 tuổi chưa có kinh nguyệt…
- Mức độ trung bình:
Biểu hiện thiếu máu xuất hiện muộn hơn so với mức độ nặng, khoảng 4 – 6 tuổi trẻ mới cần phải truyền máu. Thiếu máu mức độ vừa hoặc nhẹ (nồng độ huyết sắc tố từ 6g/dl đến 10g/dl). Nếu người bệnh được truyền máu và thải sắt đầy đủ thì có thể phát triển bình thường và không bị các biến chứng.
- Mức độ nhẹ (hay còn gọi là mang gen:)
Người mang gen bệnh thường không có biểu hiện gì đặc biệt về mặt lâm sàng. Chỉ vào những thời kỳ khi cơ thể có nhu cầu tăng về máu như phụ nữ khi mang thai, kinh nguyệt nhiều…, lúc đó mới thấy biểu hiện mệt mỏi, da xanh, nếu làm xét nghiệm sẽ thấy lượng huyết sắc tố giảm.
III- Biến chứng nguy hiểm từ bệnh Thalassemia
– Quá tải sắt: Người bệnh có quá nhiều sắt trong cơ thể gây nên những tổn thương hệ thống nội tiết, gan, tim cũng như các tuyến sản xuất hormone để điều hòa các quá trình trong cơ thể.
– Tăng trưởng kém: Trẻ bị thiếu máu có thể tăng trưởng chậm, khi trưởng thành khó đạt chiều cao bình thường, dậy thì cũng chậm hơn.
Và với các bệnh nhân nặng thường có thêm các biến chứng suy tim, rối loạn nhịp tim, biến dạng xương, suy giảm miễn dịch do lách to, đái tháo đường, xơ gan…
IV- Cách phòng chống bệnh Thalassemia.
Tuy nhiên, bệnh có thể phòng tránh được khi có hiểu biết đầy đủ về bệnh và có biện pháp phòng tránh ngay từ hôm nay.
Tầm soát và phòng tránh bệnh từ sớm: với các biện pháp xét nghiệm, tư vấn tiền hôn nhân. Các cặp vợ chồng chuẩn bị có thai hoặc đang mang thai, đặc biệt các gia đình đã có người bệnh Thalassemia nên được tư vấn và chẩn đoán tiền hôn nhân.
Sàng lọc phát hiện bệnh sớm cho thai nhi: phòng ngừa bằng các xét nghiệm tầm soát và chẩn đoán gen đột biến trong thời thai kỳ. Đây là biện pháp hiệu quả và chi phí thấp. Nếu cả vợ và chồng đều mang gen thì thai nhi có 25% nguy cơ bị mắc bệnh ở thể nặng, trường hợp này cần được thực hiện chẩn đoán trước sinh bằng phương pháp chọc ối hoặc sinh thiết gai nhau và tìm đột biến gen.
Đối với bệnh nhân mức độ nặng và trung bình cần: truyền máu định kỳ và dùng thuốc thải sắt suốt cuộc đời; đến khám và điều trị đúng hẹn; khám lại ngay khi có dấu hiệu bất thường như: mệt nhiều, đau tim, khó thở, sốt cao, phù…; phẫu thuật cắt lách giúp kéo dài khoảng cách thời gian giữa các đợt truyền máu; ghép tế bào gốc điều trị bệnh, biện pháp này cần phải đáp ứng điều kiện ngặt nghèo hơn như phải tìm được nguồn tế bào gốc phù hợp, điều kiện sức khỏe đảm bảo, các chi phí ghép…
Người bệnh Thalassemia có thể sinh hoạt, làm việc, kết hôn và sinh con khi được điều trị đầy đủ, tuân thủ các phác đồ điều trị và có chế độ dinh dưỡng, sinh hoạt hợp lý. Chế độ dinh dưỡng cho người bệnh gồm:cân bằng các chất giàu dinh dưỡng; không ăn thức ăn chứa nhiều sắt (thịt bò, mộc nhĩ, rau cải xoong…); để hạn chế hấp thu sắt khi ăn từ các thực phẩm sau bữa ăn nên uống 1 cốc nước chè xanh; bổ sung các thực phẩm giàu kẽm ( sò, củ cải đường, đậu nành…). Đối với chế độ sinh hoạt cần hạn chế lao động nặng các hoạt động gắng sức; tránh bị nhiễm trùng; vận động, tập luyện các môn thể thao nhẹ nhàng, phù hợp…
Thalassemia là bệnh có thể phòng tránh được. Do vậy, việc phòng tránh, tìm hiểu và được tư vấn, tầm soát gen bệnh sớm, trước kết hôn sẽ hạn chế được nguy cơ sinh ra những đứa trẻ mang gen hoặc bị bệnh, góp phần đảm bảo chất lượng dân số cho cộng đồng.
Để có gia đình mạnh khỏe – hạnh phúc, vì chất lượng giống nòi và tương lai đất nước, hãy tích cực tham gia phòng bệnh Thalassemia.

Tác giả: TTYT huyện Lục Nam







Đổi mới - Chuyên nghiệp - Phát triển